PFLEGE
AWARDS
Forschergeist gefragt: 14. Novartis Oppenheim-Förderpreis für MS-Forschung ausgelobt
FernstudiumCheck Award: Deutschlands beliebteste Fernhochschule bleibt die SRH Fernhochschule
Vergabe der Wissenschaftspreise der Deutschen Hochdruckliga und der Deutschen Hypertoniestiftung
Den Patientenwillen auf der Intensivstation im Blick: Dr. Anna-Henrikje Seidlein…
Wissenschaft mit Auszeichnung: Herausragende Nachwuchsforscher auf der Jahrestagung der Deutschen…
VERANSTALTUNGEN
Wichtigster Kongress für Lungen- und Beatmungsmedizin ist erfolgreich gestartet
Virtuelle DGHO-Frühjahrstagungsreihe am 22.03. / 29.03. / 26.04.2023: Herausforderungen in…
Pneumologie-Kongress vom 29. März bis 1. April im Congress Center…
Die Hot Topics der Hirnforschung auf dem DGKN-Kongress für Klinische…
Deutscher Schmerz- und Palliativtag 2023 startet am 14.3.
DOC-CHECK LOGIN
Anaphylaktischer Schock
Im Notfall Mittel der Wahl: Adrenalin-Autoinjektion
München (14. März 2013) – Die Aufregung war groß als nach dem Abpfiff Ex-Nationalspieler Gerald Asamoah Anfang Februar in der Kabine zusammenbrach. Die Diagnose: allergischer Schock nach Nusskuchenverzehr. Die Sanitätskräfte vor Ort sorgten dafür, dass es dem Patienten rasch besser ging. Glück gehabt – denn die meisten anaphylaktischen Reaktionen ereignen sich nicht in Gegenwart medizinisch geschulten Personals. Für gefährdete Patienten ist es daher entscheidend, dass sie selbst und Personen in ihrer Umgebung mit den Akutmaßnahmen vertraut sind.
„Anaphylaktische Reaktionen haben in den letzten Jahrzehnten erheblich zugenommen. Sie sind ein echter Notfall, bei dem schnelles Handeln oberstes Gebot ist. Daher wird in aktuellen Leitlinien empfohlen, den Patienten ein Notfallset zur Selbstmedikation zu verordnen, das diese ständig bei sich tragen sollten“, so Prof. Dr. Ludger Klimek, Leiter des Allergiezentrums in Wiesbaden. Das Set enthält neben einem Kortisonpräparat und einem Antihistaminikum einen Adrenalin-Autoinjektor, mit dem jeder im Akutfall das essenzielle Adrenalin schnell und sicher verabreichen kann“, so Klimek weiter.
„Die Anaphylaxie ist eine akut bedrohliche, systemische Reaktion mit schweregradabhängigen unterschiedlichen Symptomen“ erläutert Prof. Dr. Johannes Ring, Direktor der Klinik für Dermatologie und Allergologie am Biederstein, München und ergänzt: „Diese können nahtlos von einer leichten Urtikaria über mild bis mäßig ausgeprägte respiratorische, kardiovaskuläre oder gastrointestinale Beschwerden bis hin zu schwerer Atemwegsobstruktion und progredientem Schockgeschehen mit Herz-Kreislaufversagen übergehen. Die häufigsten Todesursachen bei Anaphylaxie sind vor allem respiratorische Obstruktion oder kardiovaskuläres Versagen“.
Leitlinien empfehlen Notfallset mit Adrenalin
Die aktuelle Leitlinie der Deutschen Gesellschaft für Allergologie und klinische Immunologie (DGAKI) und weiterer Fachgesellschaften [1] empfiehlt in Übereinstimmung mit der Leitlinie der World Allergy Organization (WAO) [2] im Akutfall neben dem Einsatz von Kortikoiden und H1-Blockern die intramuskuläre Applikation von Adrenalin mit dem Autoinjektor durch den Patienten selbst oder durch eine andere Person. Dabei sollte die Dosis bei Erwachsenen und Kindern ab einem Körpergewicht von 30 kg 0,3 mg und bei Kindern mit 15 bis 30 kg Körpergewicht 0,15 mg betragen. Entsprechend befüllte Autoinjektoren sind von verschiedenen Herstellern erhältlich, müssen dem Patienten verordnet werden und sind voll erstattungsfähig. „Hilfreich ist, wenn der jeweilige Autoinjektor evidenzbasiert ist und entsprechende Daten zur Injektionstiefe, zur Schnelligkeit der Adrenalinfreisetzung und des Erreichens von Cmax aufweisen kann (z.B. FastJect), um einem eventuellen Non-Response aufgrund technischer Mängel vorzubeugen“, so Klimek.
Edukation beugt Adrenalin-Angst vor
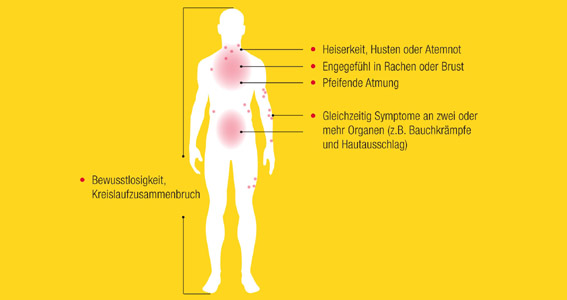
Die bisherige Erfahrung zeigt, dass viele Patienten unsicher sind im Gebrauch des Autoinjektors. „Eine ausführliche Schulung ist unerlässlich, damit der Patient im Notfall sicher agieren kann. Von den Herstellerfirmen wird entsprechendes Schulungs- und Servicematerial angeboten, das den Arzt oder auch geschultes Praxispersonal unterstützt“, weist Klimek hin. Zudem berichten die Patienten häufig, dass es ihnen schwer fällt, den richtigen Zeitpunkt für die Injektion zu bestimmen. Nach Prof. Ring sind diesbezüglich standardisierte Schulungsprogramme entwickelt worden: „Abhilfe bietet die Arbeitsgemeinschaft Anaphylaxie, Training und Edukation (AGATE www.anaphylaxieschulung.de), die ein Patientenschulungsprogramm mit Informationen zur Allergenvermeidung und Notfallbehandlung anbietet“. Grundsätzlich sollte die Adrenalinautoinjektion erfolgen, sobald mindestens zwei Organe betroffen sind (siehe Abb. 1). „Aber Ärzte sollten ihre Patienten darin bestärken, den Injektor im Zweifelsfall auch anzuwenden, denn Nichthandeln könnte fatale Konsequenzen haben“, appelliert Klimek.
Hintergrund anaphylaktischer Schock
Ursächlich liegt der Anaphylaxie meist eine immunologische Reaktion zugrunde – häufig eine IgE-vermittelte Allergie vom Typ 1 (Soforttyp). Pathophysiologisch kommt es zu einer Freisetzung verschiedener Mediatoren aus Mastzellen und basophilen Granulozyten: u.a. Histamin, Prostaglandine, Leukotriene, Tryptase, Plättchen-aktivierender Faktor, Zytokine, Chemokine. Über den Stellenwert der einzelnen Mediatoren der anaphylaktischen Reaktion herrscht bislang allerdings noch Unklarheit. Unbestritten ist es jedoch, dass Histamin an zahlreichen Reaktionen beteiligt ist.
Auslöser für die schwere allergische Reaktion kann praktisch jedes Agens sein: am häufigsten Nahrungsmittel (z.B. Nüsse, Milch, Fisch, Schalentiere), Insektengifte (z.B. durch Bienen-, Wespen-, Hummel- oder Hornissenstich) und Medikamente (z.B. Antibiotika, Schmerzmittel, Narkose- und Röntgenkontrastmittel) aber auch Naturlatex (CAVE medizinische Berufe).
Die genaue Zahl der Anaphylaxien ist unbekannt. Schätzungen zufolge muss in Deutschland mit 1-3 Ereignissen/10.000 Einwohner pro Jahr gerechnet werden. Dabei ist von 1-3 Todesfällen/1 Millionen Einwohner auszugehen. Die Dunkelziffer ist allerdings hoch. Um mehr Informationen über Anaphylaxie zu sammeln, gibt es deshalb seit 2006 eine erste gemeinsame Datenbank für Deutschland, Österreich und die Schweiz www.anaphylaxie.net unter der Federführung der Charité – Universitätsmedizin Berlin. Die erhobenen Daten sollen nicht nur Informationen zur Häufigkeit liefern, sondern vor allem auch zu Auslösern, Kofaktoren und Versorgung der Patienten. Aus den Aktivitäten dieses Anaphylaxie-Registers heraus hat sich die Arbeitsgruppe Network for Online Registration of Anaphylaxis (NORA e.V.) gebildet. Über 80 angeschlossene allergologische Zentren melden über einen Fragebogen Patienten mit schweren anaphylaktischen Reaktionen. Ausgewertet sind zurzeit knapp 3.770 abgeschlossene Fälle, davon sind 48 Prozent Frauen und etwa ein Fünftel Kinder und Jugendliche. 77 Prozent der Daten wurden in Deutschland erhoben, 15 Prozent in der Schweiz und 8 in Österreich.
Prädisponierende Faktoren für Anaphylaxie sind das Alter, Grunderkrankungen wie Asthma oder kardiovaskuläre Erkrankungen und Medikation mit Betablockern oder ACE-Hemmern.
Präventiv kommen die Expositionsprophylaxe und in geeigneten Fällen – bei Insektengiftallergie – die Hyposensibilisierung in Frage. Zur Therapie der allergischen Reaktion werden je nach Ausprägungsgrad orale Antihistaminika, Glukokortikoide, ß2-Mimetika und für die Notfallbehandlung Adrenalin eingesetzt.
Referenz
-
Ring J et al: Akuttherapie anaphylaktischer Reaktionen. Leitlinie der Deutschen Gesellschaft für Allergologie und klinische Immunologie (DGAKI), des Ärzteverbandes Deutscher Allergologen (ÄDA), der Gesellschaft für Pädiatrische Allergologie und Umweltmedizin (GPA) und der Deutschen Akademie für Allergologie und Umweltmedizin (DAAU). Allergo J 2007;16:420-434
-
Simons, F.E., et al., World Allergy Organization anaphylaxis guidelines: summary. The Journal of allergy and clinical immunology, 2011. 127(3): p. 587-93 e1-22.

Abb. 1: Schwere allergische Reaktionen, bei denen eine Autoinjektion mit Adrenalin erfolgen muss.
Weitere Informationen
-
Zentrum für Rhinologie und Allergologie, Wiesbaden: www.allergiezentrum.org
-
DAAB (Deutscher Allergie- und Asthmabund e.V.): www.daab.de
Quelle: MEDA Pharma, 14.03.2013 (tB).