PFLEGE
AWARDS
Forschergeist gefragt: 14. Novartis Oppenheim-Förderpreis für MS-Forschung ausgelobt
FernstudiumCheck Award: Deutschlands beliebteste Fernhochschule bleibt die SRH Fernhochschule
Vergabe der Wissenschaftspreise der Deutschen Hochdruckliga und der Deutschen Hypertoniestiftung
Den Patientenwillen auf der Intensivstation im Blick: Dr. Anna-Henrikje Seidlein…
Wissenschaft mit Auszeichnung: Herausragende Nachwuchsforscher auf der Jahrestagung der Deutschen…
VERANSTALTUNGEN
Wichtigster Kongress für Lungen- und Beatmungsmedizin ist erfolgreich gestartet
Virtuelle DGHO-Frühjahrstagungsreihe am 22.03. / 29.03. / 26.04.2023: Herausforderungen in…
Pneumologie-Kongress vom 29. März bis 1. April im Congress Center…
Die Hot Topics der Hirnforschung auf dem DGKN-Kongress für Klinische…
Deutscher Schmerz- und Palliativtag 2023 startet am 14.3.
DOC-CHECK LOGIN
Neuropathie im Rücken ‑ Entstehung und Erkennung
Von Prof. Dr. Ralf Baron, Kiel
Berlin (4. Oktober 2006) – Chronische Rückenschmerzen gehören zu den häufigsten Schmerzsyndromen. Sehr oft ist bei den Patienten die Schmerzsymptomatik allerdings nicht auf den Rückenbereich begrenzt, sondern es wird über eine mehr oder weniger gut lokalisierbare Ausstrahlung der Beschwerden in die Extremität geklagt (Ischialgie). Werden die Schmerzen im Ausbreitungsgebiet einer oder mehrerer Nervenwurzeln wahrgenommen oder bestehen Sensibilitätsstörungen, Reflexabschwächungen oder motorische Ausfälle der entsprechenden Kennmuskeln, bezeichnet man die Schmerzen als radikulär, sind die Grenzen unscharf, als pseudoradikular.
Die lokalisierten Schmerzen im Rückenbereich werden bisher zu den nozizeptiven Schmerzen gezählt. Allgemein wird angenommen, dass die Ausbreitung der Schmerzen auf die Extremitäten auf eine Beteiligung neuronaler Strukturen schließen lässt. Das Konzept der mechanischen Kompression einer Nervenwurzel wird für die Pathogenese der radikulär ausstrahlenden Rückenschmerzen postuliert. Klassische diskogene Ursachen, wie der Bandscheibenprolaps oder ‑sequester, aber auch knöcherne oder postoperative fibrotische Verwachsungen stehen im Verdacht, für die Schmerzen verantwortlich zu sein. Hierfür sprechen die Erfolge der operativen Dekompression bei einem Großteil der behandelten Patienten. Man spricht dann von einer neuropathischen Komponente der Rückenschmerzen.
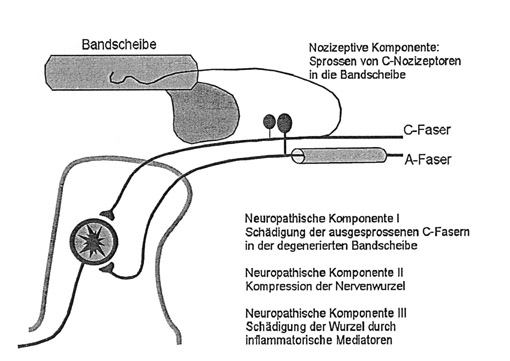
Dennoch kann häufig in bildgebenden Verfahren ein entsprechendes strukturelles Korrelat, das die Nervenwurzel komprimiert, nicht gefunden werden, obwohl der Patient klinisch alle Symptome der Ischialgie präsentiert. Dies gilt insbesondere für die Patientengruppe mit chronischen Lumboischialgien. Somit gibt es Hinweise, dass auch andere Mechanismen außer einer mechanischen Kompression an der Entstehung der Symptome einer Ischialgie beteiligt sein müssen (Abb. 1).

Abb. 1: Entstehungsmechanismen des chronischen Rückenschmerzes.
Der nozizeptive lokale Rückenschmerz
Bei gesunden Probanden existiert eine afferente Innervation der Bandscheibe nur im äußeren Drittel des Anulus fibrosus. In immunhistochemischen Studien konnte gezeigt werden, dass diese Innervation aus nozizeptiven Ab‑ und C‑Fasern besteht. Eine ähnliche Innervation lässt sich im vorderen und hinteren Längsband nachweisen. In der degenerierten Bandscheibe verändert sich diese Situation dramatisch. Die nozizeptiven Fasern aus den Längsbändern und dem Anulus fibrosus beginnen auszusprossen und bis in den Bereich des Nucleus pulposus einzuwachsen. Es konnte eine Korrelation zwischen diesen gefäßunabhängig tief in die Bandscheibe einwachsenenden nozizeptiven Fasern und dem Auftreten von chronischen Rückenschmerzen nachgewiesen werden. Zusätzlich konnten auch Nervenfasern dargestellt werden, die zusammen mit Blutgefäßen in die degenerierte Bandscheibe vorwachsen, die vermutlich der Durchblutungsregulation dienen. In Arealen der Knorpelschädigung konnten in unmittelbarer Nähe zu den Blutgefäßen Makrophagen dargestellt werden.
Es wird vermutet, dass das Ausmaß der Vaskularisierung und Neoinnervation der Bandscheibe in direktem Zusammenhang mit der Entstehung von lokalisierten Rückenschmerzen bei Bandscheibendegenerationen steht. Diese Schmerzen stellen einen physiologischen Schutzmechanismus vor einer weiteren Traumatisierung dar. Eine andauernde Reizung der in die degenerierte Bandscheibe vorgewachsenen Nozizeptoren durch Druckreize und Entzündungsmediatoren aus den Makrophagen führt zu chronischen Schmerzen.
Degenerative Wirbelsäulenerkrankungen führen häufig zu einer begleitenden muskulären Fehlbeanspruchung. Durch Überlastung der Muskulatur werden muskuläre Nozizeptoren durch algetische Mediatoren, wie ATP und saure Valenzen, erregt. Durch Freisetzung von Neuropeptiden aus den nozizeptiven Neuronen entwickeln sich lokale Ödeme, in dessen Bereich unter anderem Bradykinin freigesetzt wird. Dieses führt zu einer weiteren Sensibilisierung der muskulären Nozizeptoren, die wiederum zu einer höheren Schmerzintensität führt. Es entsteht somit zusätzlich ein nozizeptiver muskulär bedingter lokaler Rückenschmerz.
Der neuropathische lokale Rückenschmerz
Die Einsprossung von nozizeptiven Nervenfasern bis in die Tiefe der degenerativen Zwischenwirbelscheibe könnte auch zur Entstehung eines lokalen neuropathischen Rückenschmerzes führen. Neben der physiologischen protektiven nozizeptiven Schmerzkomponente treten zusätzlich zwei neuropathische schmerzgenerierende Mechanismen hinzu. Zum einen kommt es durch die massive Freisetzung von inflammatorischen Mediatoren im Bandscheibengewebe zu einer chemischen Schädigung der nozizeptiven Nervenfasern. Zum anderen führt die mechanische Gefügeinstabilität der degenerierten Bandscheibe selbst zu einer Kompression der neu einsprossenden nozizeptiven Nervenfasern mit einer nachfolgenden mechanischen Schädigung. So ist zu vermuten, dass auch bei Patienten ohne radikulär ausstrahlende Schmerzen, jedoch mit diffusen, häufig in der Tiefe lokalisierten, belastungsabhängigen Rückenschmerzen auch ohne mechanische Kompression des Spinatnerven eine neuropathische Schmerzkomponente vorliegen könnte.
Der mechanisch-neuropathische Nervenwurzelschmerz
Sobald klinisch neben den lokalisierten Rückenschmerzen eine Ausstrahlung der Schmerzen auf die Extremitäten nachweisbar ist, wird auf eine Mitbeteiligung und Verletzung der Nervenwurzel geschlossen. Dies gilt insbesondere für Schmerzen in Zusammenhang mit radikulären Sensibilitätsstörungen, Reflexausfällen und Lähmungen. Zu den klassischen diskogenen Ursachen einer Nervenkompression gehören der Bandscheibenprolaps oder -sequester, aber auch knöcherne oder postoperative fibrotische Verwachsungen. Besteht die Nervenwurzelkompression über einen längeren Zeitraum fort, kommt es unweigerlich zu einer chronischen Nervenverletzung, der neuropathischen Komponente der Rückenschmerzen.
Der entzündlich‑neuropathische Wurzelschmerz
Wie oben erwähnt findet man nicht selten Patienten, die klinisch alle klassischen Zeichen einer Wurzelkompression mit typischer radikulärer Schmerzausstrahlung zeigen, bei denen aber keine mechanische Bedrängung der Nervenwurzel und damit keine mechanisch bedingte Nervenläsion im eigentlichen Sinne nachweisbar ist. Vor diesem Hintergrund wurde eine mögliche Entzündung der Nervenwurzel durch die anatomische Nähe zu einer entzündeten und degenerierten Bandscheibe als Ursache für die Ischialgie postuliert (biochemischmechanisches Erklärungsmodell). Dieses Modell wird durch Untersuchungen des Liquor cerebrospinalis bei Patienten mit herniierten Bandscheiben unterstützt, die erhöhte Spiegel von Albumin und IgG zeigten. Das Ausmaß dieser entzündlichen Liquorveränderungen korrelierte mit der Schwere der klinischen Befunde.
Das Mixed‑Pain Konzept
Aus diesen pathophysiologischen Konzepten kann eindeutig gefolgert werden, dass Rückenschmerzen aus mehreren Schmerzkomponenten bestehen, die unterschiedliche pathophysiologische Entstehungsmechanismen haben. Das Ausmaß der verschiedenen Komponenten ist wahrscheinlich individuell sehr verschieden und es existieren fließende Übergange.
Aufgrund der Mechanismenvielfalt der unterschiedlichen Schmerzkomponenten hat sich heute zur Beschreibung einer Mischung aus nozizeptiven, entzündlichen und neuropathischen Schmerzkomponenten der Begriff Mixed‑Pain‑Syndrom durchgesetzt, ein Konzept, dass besonders bei der Lumboischialgie valide zu sein scheint (Abb. 1).
Diese differenzierte Bezeichnung und Charakterisierung chronischer Schmerzsyndrome ist nicht nur aus wissenschaftlichen Erwägungen von entscheidender Bedeutung, sondern hat auch direkte Therapierelevanz, da die neuropathischen Schmerzkomponenten im Gegensatz zu den nozizeptiven Schmerzen z.T. einer völlig anderen Therapie bedürfen:
Tabelle 1. Entstehungsmechanismen chronischer Lumboischialgien
|
Schmerzkomponente |
Klinische Charakte- |
Mechanismus |
|
|
ristika |
|
|
Nozizeptiver |
Diffus im Rücken |
Aussprossen von nozizeptiven Fasern in |
|
Rückenschmerz |
|
die degenerierte Bandscheibe, andau- |
|
I |
|
ernde Erregung dieser Fasern |
|
Neuropathischer |
Diffus im Rücken |
Schädigung der ausgesprossenen nozi- |
|
Rückenschmerz |
|
zeptiven Fasern innerhalb der degene- |
|
|
|
rierten Bandscheibe durch Kompression |
|
Neuropathischer-lokal |
|
oder Entzündungsmediatoren |
|
Neuropathischer |
Radikuläre |
Mechanische Nervenläsion durch Kom- |
|
Rückenschmerz |
Schmerzausstrah- |
pression der Nervenwurzel (Diskusher- |
|
|
lung, Radikuläre Sen- |
nie, Narbengewebe etc.), |
|
Mechanisch- |
sibilitätsstörungen |
verletzte Nervenfasern exprimieren Ka- |
|
neuropathischer |
und sensorische Po- |
näle und Rezeptoren, Veränderung der |
|
Nervenwurzelschmerz |
sitiv-Symptome |
physiologischen Eigenschaften durch |
|
|
|
mechanische Nervenläsion |
|
Neuropathischer |
Radikuläre |
Entzündliche Nervenläsion durch Kon- |
|
Rückenschmerz |
Schmerzausstrah- |
takt der Nervenwurzel mit inflammatori- |
|
|
lung, Radikuläre Sen- |
schen Mediatoren freigesetzt aus der |
|
Entzündlich- |
sibilitätsstörungen |
degenerierten Bandscheibe, Phospholi- |
|
neuropathischer |
und sensorische Po- |
pasen, Prostaglandine und Zytokine |
|
Nervenwurzelschmerz |
sitiv-Symptome |
schädigen die Nervenfasern, Verände- |
|
|
|
rung der physiologischen Eigenschaften |
|
|
|
durch chemische Nervenläsion |
Fragebögen zur Abschätzung der neuropathischen Schmerzkomponente bei chronischen Rückenschmerzen
Wie kann man nun in der Praxis analysieren, ob bei einem Patienten mit Rückenschmerzen eine neuropathische Komponente vorhanden ist und wie entscheidend diese Komponente im Verhältnis zum nozizeptiven Schmerz ist?
Seit kurzem ist ein Fragebogen erhältlich (PainDETECT), der die typischen Schmerzcharakteristika (Positiv‑ und Negativsymptome) von neuropathischen Schmerzen qualitativ und quantitativ erfasst. Hiermit kann das Ausmaß der neuropathischen Komponente an einem chronischen Rückenschmerzsyndrom abgeschätzt werden, um so eine effiziente Therapie planen zu können.
Darüber hinaus wird die Intensität der Schmerzen gemessen sowie eine Ganzkörperzeichnung zur Abschätzung der Lokalisation und der Ausstrahlung der Symptome angefertigt. Dieser Screening‑Fragebogen, der nur vom Patienten auszufüllen ist und keine ärztlichen Tests erfordert, wurde kürzlich in deutscher Sprache an 152 Patienten mit Rückenschmerzen validiert. Es konnte eine hohe Trennschärfe dokumentiert werden mit einer Sensitivität von 88 % und einer Spezifität von 91 %.
Die entscheidende Stärke dieses Instrumentes liegt darin, dass ohne großen Zeitaufwand eine grobe Einordnung eines chronischen Rückenschmerzsyndroms in pathophysiologisch und therapeutisch unterschiedliche Schmerzkomponenten möglich ist; es soll damit den Arzt auf die unterschiedlichen Spielarten der Schmerzerkrankung hinweisen.
In einer großen epidemiologischen Studie wurde der Frageboden bei 7.772 Rückenschmerzpatienten eingesetzt und konnte zeigen, dass 37 % aller Patienten eine neuropathische Komponente ihrer Schmerzen hatten.
Quelle: Symposium der Firma Pfizer zum Thema “Neuropathie und chronischer Rückenschmerz – mit dem Rücken an der Wand?” am 04.10.2006 in Berlin (MCG – Medical Consulting Group).