PFLEGE
AWARDS
Forschergeist gefragt: 14. Novartis Oppenheim-Förderpreis für MS-Forschung ausgelobt
FernstudiumCheck Award: Deutschlands beliebteste Fernhochschule bleibt die SRH Fernhochschule
Vergabe der Wissenschaftspreise der Deutschen Hochdruckliga und der Deutschen Hypertoniestiftung
Den Patientenwillen auf der Intensivstation im Blick: Dr. Anna-Henrikje Seidlein…
Wissenschaft mit Auszeichnung: Herausragende Nachwuchsforscher auf der Jahrestagung der Deutschen…
VERANSTALTUNGEN
Wichtigster Kongress für Lungen- und Beatmungsmedizin ist erfolgreich gestartet
Virtuelle DGHO-Frühjahrstagungsreihe am 22.03. / 29.03. / 26.04.2023: Herausforderungen in…
Pneumologie-Kongress vom 29. März bis 1. April im Congress Center…
Die Hot Topics der Hirnforschung auf dem DGKN-Kongress für Klinische…
Deutscher Schmerz- und Palliativtag 2023 startet am 14.3.
DOC-CHECK LOGIN
Zentrale neuropathische Schmerzen
Von Prof. Dr. Ralf Baron, Kiel
Was sind zentrale neuropathische Schmerzen?
Frankfurt am Main (17. März 2007) – Zentrale neuropathische Schmerzen sind chronische Schmerzen, die nach einer Läsion im zentralen Nervensystem auftreten. Dabei ist die Funktion der zentralen nozizeptiven Bahnen, also der spino‑thalamiko‑kortikalen Systeme, häufig betroffen. Isolierte Störungen im lemniskalen System sind nie mit einer Schmerzentstehung vergesellschaftet. Am häufigsten treten zentrale Schmerzen nach Rückenmarksverletzungen (80 %) sowie nach Schlaganfällen (bes. Läsionen im unteren Hirnstamm und im Thalamus, 2-11 %) auf. Bei der multiplen Sklerose liegt die Inzidenz zentraler neuropathischer Schmerzen bei 50-85 %. Die Schmerzen entstehen typischerweise erst mit einer Latenz von Wochen bis Monaten nach dem auslösenden Ereignis.
Die Diagnosesicherung erfolgt durch den Nachweis einer Läsion im ZNS mit bildgebenden Verfahren, insbesondere mit der MRT, Liquordiagnostik (insb. bei der multiplen Sklerose), und/oder neurophysiologischer Methoden (insb. somatosensorisch evozierte Potenziale, SEP). Es ist zu beachten, dass die SEP nur die Funktion der Hinterstränge und des lemniskalen Systems analysieren, die bei einigen Patienten unbeeinträchtigt sein können. Das spinothalamische System, das dagegen bei zentralen Schmerzen häufig betroffen ist, kann nur mit dem quantitativen Thermotest (Messung der Temperatur- und Schmerzempfindungsschwellen, QST) oder den Laser-evozierten Potentialen (LEP) untersucht werden.
Die pathophysiologischen Mechanismen der Schmerzentstehung nach Läsionen im ZNS sind letztlich noch nicht geklärt. Funktionsänderungen der Neurone in bestimmten Thalamuskernen nach Thalamusläsionen, eine neuronale Überaktivität des Thalamus nach einer spinothalamischen Denervation oder eine postläsionelle Imbalanz zwischen schmerzhemmenden und schmerzbahnenden Systemen werden als Ursachen diskutiert (Abb. 1).
Therapie zentraler neuropathischer Schmerzen
Die Therapie zentraler Schmerzen ist schwierig. Zu den bislang verfügbaren Medikamenten gehören u. a. trizyklische Antidepressiva, Antikonvulsiva mit Wirkung auf Na-Kanäle (z.B. Carbamazepin, Lamotrigin) und Opioide mit je nach Studienlage unterschiedlicher Wirksamkeit. Eine plazebo-kontrollierte Studie zur Wirksamkeit von Pregabalin bei zentralen Schmerzsyndromen (Schmerzen bei Rückenmarkverletzungen) wurde kürzlich an 137 Patienten durchgeführt. Die durchschnittliche Schmerzdauer betrug zehn Jahre mit einer aktuellen Intensität von VAS 6,6. Die Behandlungsdauer betrug zwölf Wochen. Am Endpunkt gaben 42 % der mit Pregabalin behandelten Patienten eine Schmerzreduktion von mehr als 30 % an (16 % unter Plazebo). Parallel kam es zu einer deutlichen Verbesserung der Schlafqualität. Damit wird durch Pregabalin eine bei neuropathischen Schmerzen auftretende Komorbidität erfolgreich mitbehandelt. Interessanterweise profitierten die Patienten mit einem kompletten Querschnitt mehr als Patienten mit einer inkompletten Läsion.

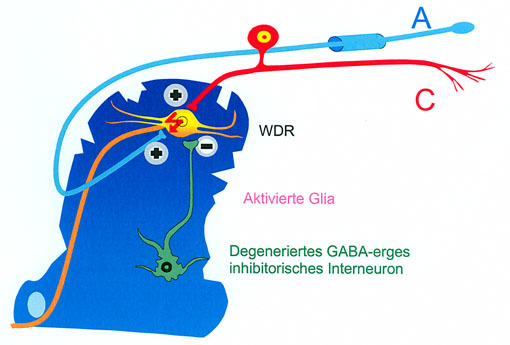
Abb. 1: Schmerzentstehung nach Rückenmarkverletzung
Im Hinterhorn des Rückenmarks finden sich sekundär afferente Neurone mit konvergentem synaptischen Input, die sog. "wide dynamic range neurons" (WDR). Sowohl nozizeptive C-Afferenzen als auch mechanosensitive Aß-Fasern enden an den WDR-Neuronen. Inkomplette Rückenmarkverletzungen führen zu Spontanaktivität und Sensibilisierung der WDR-Neurone, so dass Aktivität in mechanosensitiven Aß-Fasern die WDR-Neurone erregen konnte. Klinisch könnte diese spinale Sensibilisierung Spontanschmerzen, Berührungsallodynie und Hyperalgesie nach inkompletten Rückenmarkverletzungen erklären. Als Ursache wird einerseits ein Wegfall der GABA-ergen Hemmung an den WDR‑Neuronen durch überwiegende Degeneration der inhibitorischen Interneurone diskutiert. Andererseits kommt es zu einer Aktivierung spinaler Glia‑Zellen, die einen Erregenden Einfluss auf die WDR-Neurone ausüben.

Abb. 2: Schmerz und Schlaf bei einer Querschnittsläsion bei Pregabalin und Placebo.

Abb.3: Responder bei Querschnittsläsion unter Pregabalin vs. Placebo.
Quelle: Symposium der Firma Pfizer zum Thema „Neue Aspekte zum Therapiefeld Neuropathischer Schmerz“ am 17.03.2007 in Frankfurt am Main (MCG – Medical Consulting Group).