PFLEGE
AWARDS
Forschergeist gefragt: 14. Novartis Oppenheim-Förderpreis für MS-Forschung ausgelobt
FernstudiumCheck Award: Deutschlands beliebteste Fernhochschule bleibt die SRH Fernhochschule
Vergabe der Wissenschaftspreise der Deutschen Hochdruckliga und der Deutschen Hypertoniestiftung
Den Patientenwillen auf der Intensivstation im Blick: Dr. Anna-Henrikje Seidlein…
Wissenschaft mit Auszeichnung: Herausragende Nachwuchsforscher auf der Jahrestagung der Deutschen…
VERANSTALTUNGEN
Wichtigster Kongress für Lungen- und Beatmungsmedizin ist erfolgreich gestartet
Virtuelle DGHO-Frühjahrstagungsreihe am 22.03. / 29.03. / 26.04.2023: Herausforderungen in…
Pneumologie-Kongress vom 29. März bis 1. April im Congress Center…
Die Hot Topics der Hirnforschung auf dem DGKN-Kongress für Klinische…
Deutscher Schmerz- und Palliativtag 2023 startet am 14.3.
DOC-CHECK LOGIN
Wer ist der kardiale Risikopatient?
Von Dr. med. Eckhard Meisel,
Niedergelassener Arzt in der Praxisklinik Herz-Kreislauf, Dresden
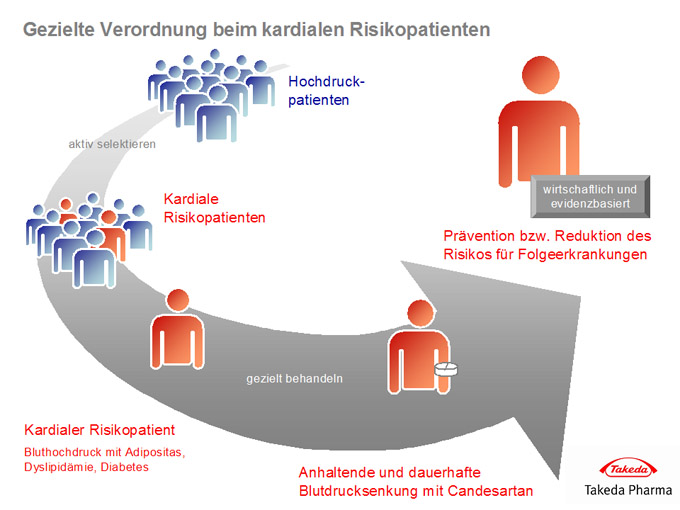
München (26. Januar 2008) – Hochdruckpatienten haben per se ein höheres Risiko für kardiovaskuläre Erkrankungen wie Schlaganfall oder koronare Herzkrankheit. Bei vielen dieser Hypertoniker treten neben dem Hochdruck noch weitere kardiovaskuläre Risikofaktoren auf, die je nach Alter, Lebensführung und Familienanamnese unterschiedlich ausgeprägt sein können: Bauchbetonte Adipositas, Dyslipidämie und Diabetes mellitus. Man spricht dann vom sogenannten kardialen Risikopatienten. Langzeitbeobachtungen haben gezeigt, dass die Gefahr der kardiovaskulären Mortalität und Morbidität dieser Patienten um das drei- bis fünffache erhöht ist. Dabei bestimmt nicht das einzelne Risiko eines Faktors, sondern das Gesamtrisiko aller vorliegenden Faktoren die kardiovaskuläre Sterblichkeit.
Nach den „Leitlinien zur Diagnostik und Behandlung der arteriellen Hypertonie“ der DHL besteht bereits bei leichter Hypertonie (Stufe 1: Blutdruck ≥ 140/90 mm Hg) mit nur einem bis zwei zusätzlichen Risikofaktoren ein mäßig erhöhtes Gesamtrisiko, d.h. ein 15-20-prozentiges absolutes Risiko für eine kardiovaskuläre Erkrankung in den nächsten zehn Jahren bzw. ein vier- bis fünf-prozentiges absolutes Risiko für eine tödliche kardiovaskuläre Erkrankung. Die Auswertung der Ansell-Studie zeigt, dass die Prävalenz eines kardiovaskulären Ereignisses bei den untersuchten Männern einer Basispopulation mit mehreren Risikofaktoren bei 30 Prozent lag, gegenüber 18 Prozent bei Männern ohne Risikofaktoren. Bei den Frauen war der Unterschied mit 56 zu 9 Prozent noch deutlicher. Die Grenzwerte der Risikofaktoren können bei Männern und Frauen variieren, zum Beispiel im Bauchumfang (Männer 102 cm vs. Frauen 88 cm) und im HDL-Wert (Männer < 40 mg/dl (< 1,0 mmol/l) vs. Frauen < 48 mg/dl (< 1,2 mmol/l)).

Gerade bei kardialen Risikopatienten ist das Erreichen normaler Blutdruckwerte von zentraler Bedeutung, um das kardiovaskuläre Gesamtrisiko zu senken. Bei der medikamentösen Therapie der Hypertonie ist deshalb neben der Höhe des Blutdrucks auch die Ausprägung der zusätzlichen Faktoren zur Risikoeinschätzung für kardiovaskuläre Folgeerkrankungen wie Schlaganfall und Herzinsuffizienz bedeutsam. Die Behandlung von kardialen Risikopatienten stellt eine besondere Anforderung an den Arzt. Hierbei gilt es, unter Anwendung von Kriterien der evidenzbasierten Medizin nicht nur die anhaltende und dauerhafte Blutdrucksenkung einzelner antihypertensiver Wirkstoffe, sondern auch ihre Effekte auf die Morbidität an hypertoniebedingten Organschäden und Folgekrankheiten sowie ihren Einfluss auf die kardiovaskuläre Morbidität und Mortalität zu berücksichtigen. Eine wichtige Therapieoption sind mittlerweile die AT1-Rezeptor-Blocker (Sartane).
Die Deutsche Hochdruckliga hat in ihren aktuellen Leitlinien AT1-Rezeptor-Blocker gleichberechtigt neben Diuretika, Betablockern, ACE-Hemmern und Kalzium-Antagonisten zur Mono- und Kombinationstherapie bei Bluthochdruck gestellt. Unter den Sartanen hat sich Candesartan als ein mehr als nur verlässlicher und effizienter Blutdrucksenker bewiesen. Candesartan beeinflusst zudem nachweislich günstig auch andere kardiovaskuläre Risikofaktoren. Hiervon profitiert im Besonderen der kardiale Risikopatient.
Quelle: Pressegespräch der Firma Takeda Pharma zum Thema „Gezieltes Verordnen in der Hochdrucktherapie schafft Freiräume“ am 26.01.2008 in München (Hill & Knowlton Communications).