MEDIZIN
AWARDS
Forschergeist gefragt: 14. Novartis Oppenheim-Förderpreis für MS-Forschung ausgelobt
FernstudiumCheck Award: Deutschlands beliebteste Fernhochschule bleibt die SRH Fernhochschule
Vergabe der Wissenschaftspreise der Deutschen Hochdruckliga und der Deutschen Hypertoniestiftung
Den Patientenwillen auf der Intensivstation im Blick: Dr. Anna-Henrikje Seidlein…
Wissenschaft mit Auszeichnung: Herausragende Nachwuchsforscher auf der Jahrestagung der Deutschen…
VERANSTALTUNGEN
Wichtigster Kongress für Lungen- und Beatmungsmedizin ist erfolgreich gestartet
Virtuelle DGHO-Frühjahrstagungsreihe am 22.03. / 29.03. / 26.04.2023: Herausforderungen in…
Pneumologie-Kongress vom 29. März bis 1. April im Congress Center…
Die Hot Topics der Hirnforschung auf dem DGKN-Kongress für Klinische…
Deutscher Schmerz- und Palliativtag 2023 startet am 14.3.
DOC-CHECK LOGIN
(Früh-) Erkennung der PAH:
Wie können sich ambulante und stationäre Diagnostik optimal ergänzen?
Von Dr. med. Jörg Winkler
Köln (22. September 2006) – Krankheitsverständnis und Behandlungsmöglichkeiten der pulmonalarteriellen Hypertonie haben in den letzten Jahren große Fortschritte gemacht. Wesentlichen Anteil daran haben die in Deutschland überwiegend an Universitätsklinika angesiedelten PAH-Schwerpunktzentren, die den Patienten sowohl eine Beteiligung an klinischen Studien als auch die oft lebensrettende Behandlung mit speziellen Pharmaka zugänglich machten. Mittlerweile stehen mehrere moderne zugelassene Therapieoptionen zur Verfügung, die neben einer symptomatischen Verbesserung auch einen positiven Einfluss auf die Prognose der Erkrankung erwarten lassen. Die zunehmende Zahl der mit ambulant verfügbaren Pharmaka behandelten Patienten aber auch das noch ungelöste Problem der Frühdiagnostik stellen aktuelle Herausforderungen für die Arbeitsteilung zwischen Ambulanz und Klinik dar.
Der Schweregrad der pulmonalen arteriellen Hypertonie (PAH) zum Zeitpunkt der Diagnosestellung wird nach hämodynamischen (Echokardiographie, Katheter) und klinischen Aspekten (WHO-Klassifikation, Rechtsherz- Dekompensationszeichen) festgelegt und bestimmt die Gesamtprognose und das Ansprechen auf die Therapie weiterhin wesentlich mit (D’Alonzo GE et al 1991, Sitbon O et al 2002). Noch immer wird die Diagnose einer PAH bei mehr als 75 % der Patienten erst spät, d.h. im NYHA-Stadium III oder IV gestellt (Humbert 2006), wodurch Potenziale der modernen Therapiemöglichkeiten verschenkt werden. Wesentliche Ursachen für diese Zeitverzögerung sind neben der Seltenheit der Erkrankung vor allem die unspezifische und vieldeutige Beschwerdesymptomatik mit dem Risiko von Fehldiagnosen. Die frühestmögliche Erkennung der PAH im ambulanten Bereich birgt daher ein wesentliches Potential für unsere Patienten.
Um die Effektivität der ambulanten Diagnostik zu verbessern, muss bei jeder unklaren Belastungsdyspnoe und jeder allgemeinen Leistungseinschränkung ohne plausible Erklärung durch eine der häufigen Volkserkrankungen wie Hypertonie, Asthma oder KHK an das Vorliegen einer PAH gedacht werden.
Die zusätzliche Beachtung von Risikofaktoren einer pulmonalen Hypertonie kann die diagnostische Sensitivität ebenfalls verbessern. So konnte durch gezieltes Screening bei Sklerodermiepatienten gezeigt werden, dass die Diagnosestellung bereits bei deutlich geringerem Schweregrad möglich ist (Hachulla 2005).
Zur Diagnosebestätigung und auch zum Screening ist die transthorakale Echokardiographie unter Einbeziehung der Farbdoppleruntersuchung die wichtigste Methode in der Ambulanz. Dabei sind neben der PA- Druckabschätzung bei Vorliegen einer Trikuspidalinsuffizienz (Flussgeschwindigkeit ab 2,8 m/s, entsprechend einem PAPs > 36 mmHg) die Beachtung indirekter Zeichen der Rechtsherzbelastung wichtig (z.B. paradoxe Septumbewegung, Größe der rechten Herzhöhlen). Die Spiroergometrie dürfte als komplexe kardiopulmonale Funktionsuntersuchung mit guter Standardisierung und prognostischer Aussagekraft künftig auch im Rahmen der ambulanten Betreuung an Bedeutung gewinnen (Wensel R et al 2002).
Vor der Einleitung weiterer Maßnahmen (Zentrumseinweisung, Therapieentscheidung) ist eine bestmögliche Klassifizierung der pulmonalen Hypertonie schon im ambulanten Bereich sinnvoll, da hiervon Dringlichkeit, Therapiestrategie und Logistik abhängen. Das ambulant durchführbare Diagnostikprogramm hierfür ist eine Einzelfallentscheidung, die wesentlich vom Schweregrad der pulmonalen Hypertonie und somit vom Zustand des Patienten abhängt. Bereits die Echokardiographie liefert entscheidende Informationen zur Differenzierung postkapillärer Formen der PH-Klasse II z.B. im Rahmen eines Mitralvitiums. Diese Formen werden unter kardiologischer Regie betreut. Bei stabiler Situation ist die ambulante Abgrenzung einer evtl. vorliegenden behandelbaren Grunderkrankung (z.B. embolische Genese der PH-Klasse IV) essentielle Grundlage einer exakten Klassifikation des Lungenhochdruckes.
Mit steigender Prävalenz der Erkrankung und wachsender Erfahrung in Diagnostik und Therapie im ambulanten Bereich ist ein verstärkter Trend zum ambulanten Management zu erwarten. Fachübergreifende Kooperationsstrukturen z.B. von Pneumologen, Kardiologen, Rheumatologen, Dermatologen und Hausärzten mit direktem Kontakt zu den Klinikzentren (regionale PH-Qualitätsnetze) können künftig die Effizienz und Qualität der ambulanten PH-Diagnostik erweitern. Eine konsequente Einbindung von PH-Zentren ist jedoch auch weiterhin in der Mehrzahl der Fälle unbedingt erforderlich, da der Pulmonalarterienkatheter mit qualifizierter Vasodilatanzientestung weiterhin die Basis einer spezifischen PAH-Therapie bleiben wird (Barst JACC 2004, Deutsche Leitlinien PH in Vorbereitung). In Grenzfällen ist die Vorstellung in einer spezialisierten PH-Ambulanz mit Assoziation zu einem Klinikzentrum eine Alternative zur primären Klinikeinweisung.
Die Grenzen der ambulanten Diagnostik ergeben sich zum einen aus dem Vorliegen komplexer Erkrankungen (wie z.B. Shuntvitien), einem schlechten klinischen Zustand des Patienten (NYHA-Stadium IV, Zeichen der dekompensierten Rechtsherzinsuffizienz, Komplikationen wie Hämoptoe, Synkopen, Arrhythmien) und zum anderen aus der Notwendigkeit invasiver Untersuchungen. Außerdem kann am PH-Zentrum geprüft werden, ob der Patient in eine laufende Therapiestudie aufgenommen werden kann. Obwohl die meisten spezifischen Therapieoptionen bei fachgerechter Handhabung eine hohe Sicherheit für die Patienten erwarten lassen, sind die Erfahrungen einzelner Behandler in der Ambulanz naturgemäß begrenzt. Bei klinischer Instabilität bzw. Indikation zur intravenösen Prostanoidtherapie sowie bei Kombinationstherapie ist ein stationärer Therapiebeginn bis zur Stabilisierung und eine nachgehende engmaschige Anbindung an ein PH-Zentrum unverzichtbar. Bei stabilen und kooperationsfähigen Patienten bis zum NYHA-Stadium III ist der eigentliche Therapiebeginn mit Bosentan, Sildenafil oder inhalativem Iloprost grundsätzlich auch ambulant unter spezialisierter Betreuung möglich, sofern die Indikationsstellung nach den o.g. Kriterien abgesichert ist. Anschließend bedarf jeder Patient mit PAH einer regelmäßigen fachspezifischen Nachbetreuung mit Evaluierung prognoserelevanter Parameter im Regelfall in dreimonatlichen Intervallen.
Eine optimale Vernetzung ambulanter und stationärer Versorgung sowie die enge Kooperation unterschiedlicher Fachdisziplinen gewährleisten eine bestmögliche Versorgung von PAH-Patienten, um deren Prognose und Lebensqualität durch eine frühzeitige Diagnose und Therapie weiter zu verbessern.

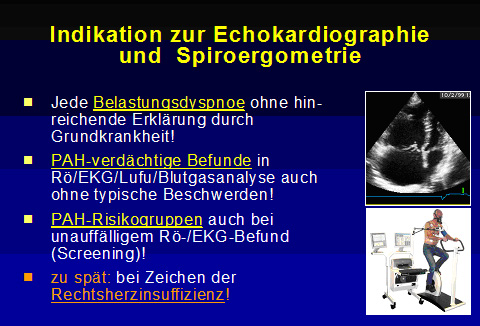
Abb. 1: Indikation zur Echokardiographie und Spiroergometrie.

Abb. 2: Therapieeinleitung der PAH ambulant / stationär.

Abb. 3: Monitoring der PAH-Therapie.
Referenzen
Barst RJ et al; J Am Coll Cardiol 2004;43:40S-47S
D’Alonzo GE et al; Ann Intern Med 1991;115:343-349
Hachulla; Arthritis Rheum. 2005 Dec;52(12):3698-700.
Humbert; Am J Respir Crit Care Med. 2006 Feb 2
Sitbon O et al; J Am Coll Cardiol 2002;40:780-788
Wensel R et al; Circulation 2002;106:319-324
Verfasser
Dr. med. Jörg Winkler
Praxis für Pneumologie/Allergologie
Kreuzstraße 2A
04103 Leipzig
Quelle: Fachpressekonferenz der Firma Actelion zum Thema “Pulmonale arterielle Hypertonie – Der Patient im Mittelpunkt: Optimierte Patientenversorgung durch ambulante und stationäre Kooperation“ am 22.09.2006 in Köln (CGC Cramer-Gesundheits-Consulting).