MEDIZIN
AWARDS
Forschergeist gefragt: 14. Novartis Oppenheim-Förderpreis für MS-Forschung ausgelobt
FernstudiumCheck Award: Deutschlands beliebteste Fernhochschule bleibt die SRH Fernhochschule
Vergabe der Wissenschaftspreise der Deutschen Hochdruckliga und der Deutschen Hypertoniestiftung
Den Patientenwillen auf der Intensivstation im Blick: Dr. Anna-Henrikje Seidlein…
Wissenschaft mit Auszeichnung: Herausragende Nachwuchsforscher auf der Jahrestagung der Deutschen…
VERANSTALTUNGEN
Wichtigster Kongress für Lungen- und Beatmungsmedizin ist erfolgreich gestartet
Virtuelle DGHO-Frühjahrstagungsreihe am 22.03. / 29.03. / 26.04.2023: Herausforderungen in…
Pneumologie-Kongress vom 29. März bis 1. April im Congress Center…
Die Hot Topics der Hirnforschung auf dem DGKN-Kongress für Klinische…
Deutscher Schmerz- und Palliativtag 2023 startet am 14.3.
DOC-CHECK LOGIN
Profile: Bedeutung neuer Therapiemöglichkeiten
Von Professor Dr. med. Christian E. Elger, Bonn
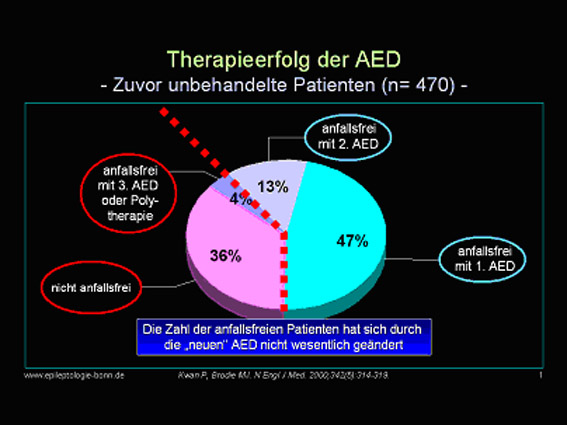
Köln (5. September 2008) – Im Jahr 2000 publizierten P. Kwan und M.J. Brodie im angesehenen New England Journal of Medicine einen sehr pessimistischen Artikel über den Einsatz der verschiedenen antiepileptischen Medikamente bei neudiagnostizierten Epilepsiepatienten. Unter dem Titel: „Early identification of refactory epilepsy“ kamen sie zu dem Schluss, dass nach dem Versagen des zweiten antiepileptischen Medikamentes eine weitere Therapie wenig Sinn machen würde, da die Chance auf Anfallsfreiheit nur bei 4 – 5 % durch den Einsatz einer dritten Substanz oder durch Kombinationstherapie zu erreichen sei. Andere Optionen sollten geprüft werden. Die Arbeit wird außerordentlich häufig zitiert und hat vor allem im Bereich der Epilepsiechirurgie zu einem Paradigmenwechsel geführt. Hier werden jetzt gute epilepsiechirurgische Kandidaten bereits zu einem früheren Zeitpunkt einer Operation zugeführt. Der immer weiter verbreitete Einsatz „neuer“ Antiepileptika hat aber auch gezeigt, dass der ursprünglich sehr pessimistische Ansatz von Kwan und Brodie nicht zu halten ist. Neue, moderne Antiepileptika geben dem Patienten eine Chance von 10 – 15 % auch längerfristig in die Gruppe der anfallsfreien Patienten hineinrekrutiert zu werden, so dass der Einsatz eines neuen Antiepileptikums mit Engagement vorangetrieben werden sollte, wenn der Patient durch die bestehende Medikation nicht anfallsfrei ist.
Eine weitere Studie, die sogenannte SANAD-Studie, hat ebenfalls zu einem Paradigmenwechsel geführt, allerdings unter anderen Gesichtspunkten. SANAD steht für Standard and New Antiepileptic Drugs. Die Studie repräsentiert eine relativ freie aber randomisierte Anwendung der 1999 in England zugelassenen Medikamente für die Ersttherapie einer Epilepsie. Es stellte sich heraus, dass trotz Unterschieden in der Verträglichkeit und der Effektivität grundsätzliche individuelle Unterschiede nicht vorhersagbar sind, so dass letztendlich jede Form des Behandlungskonzeptes im Wesentlichen für den Patienten tragfähig ist. Trotzdem kamen die Autoren zu dem Schluss, dass bei fokalen Epilepsien dem besser verträglichen Medikament der Vorzug gegeben werden sollte. In diesem Fall war es Lamotrigin, was nun bevorzugt gegenüber Carbamazepin eingesetzt werden sollte. Der Paradigmenwechsel bestand hierbei darin, dass die Effektivität der Antiepileptika hinsichtlich der Anfallskontrolle in den Hintergrund trat, da die Unterschiede zwischen den einzelnen Antiepileptika individuell wenig bedeutsam waren, die Verträglichkeit für den Patienten aber ein wichtiger und gravierender Faktor war.
Bei der Analyse der SANAD-Studie fällt auf, dass Medikamenteninteraktion und andere pharmakokinetische Effekte, wie eine langzeitige Enzyminduktion, mit all ihren Auswirkungen nicht berücksichtigt wurden. Setzt man daher das Konzept der SANAD-Studie konsequent um, muss die Forderung heutzutage heißen, dass bereits zur Ersttherapie ein Medikament mit möglichst niedrigem Interaktionspotential und weitgehend ohne pharmakokinetische Probleme eingesetzt werden sollte. Kommt es dann zur Kombinationstherapie, sollten in erster Linie Medikamente eingesetzt werden, die ebenfalls ein möglichst niedriges Interaktionspotential haben und pharmakokinetisch weitgehend unproblematisch sind. Erst dann sollten die bisher als ‚Goldstandard’ eingesetzten Medikamente Carbamazepin und Valproinsäure zum Einsatz kommen. Einschränkend muss hier gesagt werden, dass die Valproinsäure hinsichtlich der Wirksamkeit bei generalisierten und unklassifizierbaren Epilepsien so überlegen ist, dass sie hier weiterhin als ‚Goldstandard’ für die Ersttherapie angesehen werden sollte.

Abb. 1: Therapieerfolg der AED.

Abb. 2: Epilepsietherapie – Add on-Therapie.

Abb. 3: Therapieerfolg der AED – Patientengruppen.

Abb. 4: Antiepileptika – Auswirkungen der Enzyinduktion.
Quelle: 4. Turmgespräch “Epilepsie” der Firma UCB Pharma am 05.09.2008 in Köln (Medizin und PR Gesundheitskommunikation) (tB).